
Por Núria Mas
El envejecimiento progresivo de la población combinado con un aumento sostenido de la esperanza de vida plantea un doble desafío para las economías avanzadas de todo el mundo, especialmente en Europa, donde los estados de bienestar ofrecen una cobertura sanitaria universal.
Por primera vez en la historia reciente, el número de personas mayores de 50 años supera ya, en muchos casos, al de las generaciones más jóvenes. Este cambio demográfico conlleva profundas implicaciones sociales y económicas, y obliga a repensar tanto el mercado laboral como las políticas sanitarias, desde cómo cuidamos a los demás hasta cómo queremos ser cuidados en la vejez.
Prepararse para esta transición exige comprender a fondo los retos y desarollar soluciones innovadoras para afrontarlos.
Ante un cambio demográfico con impacto económico
Según el Informe sobre el envejecimiento 2024 (Ageing Report 2024) de la Comisión Europea (el más reciente disponible, que se actualiza cada tres años), la proporción de personas de 65 años o más pasó de representar el 16% de la población europea en 2004 al 22% en 2024. En el mismo período de dos décadas, el segmento de mayores de 80 años creció del 3,8% al 6,1%. Paralelamente, las tasas de natalidad están disminuyendo, lo que reduce la población en edad de trabajar justo cuando las necesidades fiscales y asistenciales se intensifican.
Este cambio demográfico queda reflejado en la tasa de dependencia de la UE, que mide la proporción entre la población de edad avanzada y la población activa. En 2022, por cada persona mayor de 65 años había 3 en edad de trabajar; según las proyecciones, en 2045 habrá menos de 2.
El Informe sobre el envejecimiento 2024 también señala que los costes fiscales totales relacionados con la edad en la eurozona, medidos como porcentaje del PIB, aumentarán del 25,1% en 2022 al 26,5% en 2070. Este incremento estará impulsado íntegramente por el aumento del gasto en sanidad y cuidados de larga duración.
Sin embargo, muchos países aún destinan más recursos al servicio de su deuda pública que a la sanidad o la educación. Según la Conferencia de las Naciones Unidas sobre Comercio y Desarrollo (UNCTAD), la deuda pública mundial alcanzó un máximo histórico de 102 billones de dólares en 2024.
A todo ello se suman las obligaciones futuras no financiadas, como las promesas de pensiones públicas y los cuidados de larga duración. En una veintena de países de la UE, el valor de estos derechos de la seguridad social equivale a entre el 200% y el 400% del PIB anual, y supera el 500% en el caso de España. Aunque técnicamente no computan como deuda pública, estos compromisos condicionan el margen presupuestario de los Estados.
Con una parte significativa de los profesionales en activo a punto de jubilarse en la próxima década, la presión para rediseñar la prestación sanitaria se intensifica. La demanda de atención alcanzará niveles sin precedentes en muy poco tiempo.
¿Puede la tecnología ser la solución?
La innovación tecnológica, especialmente la que involucra inteligencia artificial (IA), desempeñará sin duda un papel fundamental en lo que se ha denominado economía de la longevidad. El uso de la telemedicina ya se ha generalizado desde la pandemia de COVID-19, pero también estamos asistiendo a la aparición de robots cuidadores de personas mayores, ya lejos de ser ciencia ficción. Se prevé que este mercado supere los 10.000 millones de dólares en 2035.
Japón, el país con la mayor proporción de personas de 65 años o más, avanza decididamente en el desarrollo de robots humanoides para atender a su creciente población anciana, ante la simple falta de trabajadores cualificados para cubrir la demanda. El director de un centro de cuidados nipón afirmó que “la tecnología es nuestra mejor oportunidad para evitar” lo que describió como un futuro “desolador”.
No obstante, los robots asistenciales carecen aún de confianza social, un factor que la Comisión Europea considera imprescindible para los sistemas de IA, especialmente cuando se aplican en entornos clínicos. Un estudio de 2024 reveló que, aunque la mayoría de los ciudadanos europeos se muestran receptivos al uso de robots en entornos sanitarios, rechazan que tomen decisiones médicas, asuman tareas de triaje o gestionen datos personales sensibles.
Es un recordatorio de que, aunque la tecnología ofrece soluciones prometedoras a los retos demográficos, no es –ni puede ser– la única respuesta.
La importancia de profesionalizar el sector asistencial
La calidad del cuidado depende, en esencia, de quienes lo proporcionan: de su formación, sus condiciones laborales y su capacidad de generar confianza con quienes atienden.
Sin embargo, el cuidado profesional sigue siendo un sector infravalorado. La alta rotación laboral, los bajos salarios y el escaso reconocimiento socavan la continuidad y calidad asistencial. Según un estudio de mi colega del IESE Marta Elvira, cuando los cuidadores cuentan con formación adecuada, un trabajo que les permita desarrollarse y un entorno que lo valore, mejora tanto su propio bienestar como el de sus pacientes. Profesionalizar la atención, establecer trayectorias profesionales claras y garantizar condiciones laborales estables no son lujos, sino requisitos indispensables para un sistema de cuidados sostenible.
Una pieza clave de este engranaje es la inmigración. En muchos países europeos, una parte significativa del trabajo de cuidados recae en trabajadores migrantes, que cumplen un papel imprescindible en hogares, residencias y servicios domiciliarios. Sin embargo, otro estudio de Elvira pone de relieve que los migrantes siguen encontrándose con brechas salariales y barreras de integración que limitan su potencial. En un contexto de creciente escasez de mano de obra, no reconocer –o no facilitar su integración en el sector– pone en riesgo la capacidad del sistema para responder al envejecimiento de la población.
El reto de la cronicidad en una población longeva
A medida que aumenta la longevidad, también lo hace la complejidad clínica. Según la OCDE, más del 80% de los usuarios de atención primaria mayores de 45 años viven con al menos una enfermedad crónica, y más de la mitad padece dos o más. La combinación de envejecimiento y cronicidad plantea un reto inmediato: ¿cómo ofrecer una atención continua en sistemas sanitarios diseñados para intervenciones breves y episódicas?
El triple objetivo
En mi investigación sobre la transformación sanitaria, sostengo que la única vía pasa por lograr tres objetivos:
Sin embargo, mejorar el sistema sanitario no consiste solo en cumplir uno de estos objetivos, sino en lograr los tres simultáneamente. Por eso lo denomino Triple Objetivo.
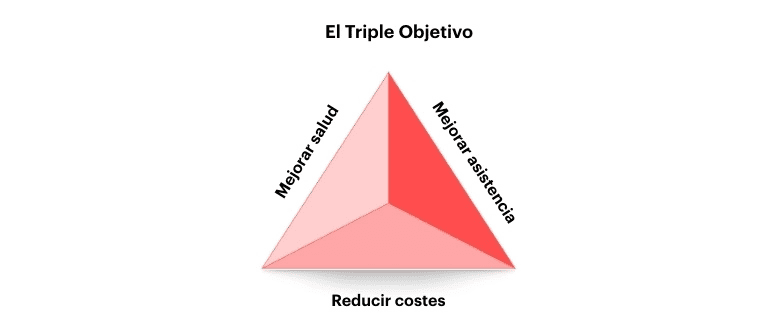
Para avanzar hacia él, debemos apoyarnos en cuatro pilares operativos: datos, atención centrada en el paciente, colaboración público-privada e incentivos alineados. A ellos añadiría un quinto: el desarrollo de profesionales del cuidado. De estos cinco pilares emergen las siguientes lecciones.
Cinco recomendaciones para un nuevo modelo sanitario y asistencial
1. Usar indicadores válidos y compartidos
Solo el 20% de los datos necesarios para mejorar la atención sanitaria provienen del propio sistema. El 80% restante se relaciona con hábitos de vida y factores ambientales y socioeconómicos, determinantes en la prevención y el riesgo de enfermedad que a menudo quedan fuera del foco clínico. Al mismo tiempo, la falta de datos interoperables genera duplicidades y errores.
Por ello, es crucial recabar los datos adecuados, pero aún lo es más acordar estándares de datos y desarrollar indicadores compartidos que sean aceptados por los profesionales e integrados en todos los sistemas. Sin indicadores comunes, mediciones homogéneas, información compartible y resultados comparables, la mejora será imposible.
2. Crear empleo de calidad y legitimado en el sector de los cuidados
Desde Estados Unidos hasta Europa, existe un sólido mercado laboral para profesionales sanitarios y ocupaciones de apoyo. Los asistentes de cuidado personal y los auxiliares de salud domiciliaria para atender a personas mayores figuran entre las ocupaciones de más rápido crecimiento, junto con los fisioterapeutas y los asistentes de terapia ocupacional.
Muchos de estos empleos dependen de trabajadores migrantes, buena parte de los cuales trabajan en el mercado laboral informal. Como subraya el trabajo de Elvira, formalizar y profesionalizar estas ocupaciones no solo mejora la calidad de la atención, sino que fortalece el mercado laboral del que depende el sistema.
3. Alinear incentivos para fomentar mejores resultados
Incluso los mejores modelos fracasan cuando los incentivos están mal diseñados. Un ejemplo: recientemente estudié lo que se conoce como “doble dedicación”, por la que los médicos reparten su tiempo entre el sector público y el privado. Mis coautores y yo examinamos la eficacia de una política española que ofrecía bonificaciones a los médicos para trabajar exclusivamente en el sistema público. Demostramos empíricamente que esas bonificaciones resultaron contraproducentes: la dedicación de los médicos al sector público aumentó ligeramente, pero el número de horas trabajadas descendió significativamente; la atención general no mejoró y los costes administrativos se incrementaron. En otras palabras, las bonificaciones compensatorias fueron en gran medida ineficaces para lograr cualquiera de los objetivos del Triple Objetivo.
Los incentivos deben estar alineados para recompensar la continuidad asistencial, la prevención y los buenos resultados clínicos. De lo contrario, la eficiencia no mejorará, por muy bienintencionada que sea la idea que la respalde.
4. Fomentar la colaboración público-privada
Con los recursos públicos cada vez más limitados, la colaboración resulta indispensable, no para sustituir al sector público, sino para reforzarlo. La contratación de servicios públicos inteligentemente diseñada puede aportar proximidad, innovación y excelencia cuando se guía por objetivos compartidos y métricas claras. Como en nuestro estudio sobre la doble dedicación, la cuestión no es forzar una elección entre lo público y lo privado, sino garantizar que existen mecanismos de coordinación adecuados y estructuras de incentivos que recompensen el valor y los resultados, sea cual sea la opción.
Esto es importante porque las soluciones no llegarán solo a través del sistema público, sino también mediante alianzas con terceros, especialmente proveedores tecnológicos. La industria de tecnología médica puede ayudar a resolver algunos de los problemas relacionados con la continuidad asistencial de los pacientes mayores, que a menudo sufren las ineficiencias de un sistema fragmentado, al ser derivados continuamente entre centros de atención primaria, hospitales e instituciones públicas o privadas especializadas en rehabilitación, servicios de atención domiciliaria y dispensación farmacéutica.
5. Situar al paciente en el centro
La atención centrada en la persona no es una aspiración; es un requisito operativo. Supone reconocer que no todos los pacientes son iguales ni tienen las mismas necesidades, lo que excluye un enfoque universal.
La estratificación de la población permite identificar las características clínicas y sociales de cada persona, de modo que cualquier profesional que lo atienda comprenda su contexto desde el primer momento. A partir de ahí, la atención debe adaptarse a las preferencias y el grado de implicación de cada paciente: algunos desean involucrarse en cada decisión clínica, mientras que otros prefieren delegar; algunos valoran ser atendidos en casa, y otros se sienten más seguros en un hospital. Diseñar intervenciones que respeten estas diferencias contribuye a reducir complicaciones, mejorar la adherencia terapéutica y aliviar la ansiedad tanto de pacientes como de familias.
Un ejemplo real de que la integración funciona
En España, un programa piloto catalán para pacientes con enfermedades crónicas complejas implementó con éxito el Triple Objetivo. Profesionales sanitarios y servicios sociales trabajaron de forma coordinada con pacientes y familiares atendiendo a tres elementos clave:
- Estratificación de pacientes. El primer paso fue codiseñar un plan de atención e intervención individualizado basado en las características personales de los pacientes.
- Historias clínicas electrónicas compartidas. Cada trabajador social, médico de atención primaria, especialista o de urgencias que atendía al paciente tenía acceso a la misma información y seguía añadiendo más datos al sistema.
- Un acuerdo local. Se tuvieron en cuenta las necesidades territoriales: no es lo mismo un paciente crónico que requiere cuidados de larga duración en una zona rural que en la ciudad. Una vez acordado el objetivo principal –lograr los mejores resultados sanitarios posibles para estos pacientes crónicos complejos–, los proveedores sanitarios locales, tanto públicos como privados, se reunieron para decidir cómo organizarse y dar respuesta a esas necesidades.
Los resultados fueron contundentes: los reingresos tras 30 días se redujeron un 30% y todos los indicadores de calidad del cuidado crónico mejoraron. El piloto mostró que el Triple Objetivo funciona cuando hay datos compartidos, coordinación territorial y un diseño realmente centrado en la persona.
El verdadero dividendo de la longevidad
Estamos ante una oportunidad histórica. La mejor respuesta al envejecimiento no es recortar prestaciones, sino prolongar las vidas activas. Mantenerse activo –trabajando, haciendo voluntariado, cuidando de otros…– mejora la salud física y mental, reduce la carga de enfermedades crónicas y permite que más personas contribuyan a la sociedad durante más tiempo. Convertir la longevidad en un activo económico y social requiere precisamente eso: mejor salud, mayor participación y más oportunidades en todas las etapas de la vida.
La tecnología, bien aplicada, puede acelerar este cambio. Aunque los robos asistenciales aún generen escepticismo, otras soluciones digitales ya están ofreciendo resultados tangibles. En Singapur, el programa LumiHealth, desarrollado con Apple, utiliza la gamificación para promover actividad física y la prevención a gran escala. En Sudáfrica, Discovery Health ha demostrado que los incentivos conductuales pueden mejorar la salud de millones de personas mientras reducen el coste del sistema. Estos ejemplos prueban que un enfoque proactivo basado en datos no solo es posible, sino efectivo.
Pero ninguna innovación triunfa de forma aislada. Requiere marcos institucionales que respalden la coordinación entre sectores, incentivos que premien el valor y no el volumen, y sistemas que entiendan que las vidas más largas deben ir acompañadas de oportunidades más prolongadas. Ese es el verdadero dividendo de la longevidad: transformar un desafío demográfico en una estrategia socioeconómica que beneficie a todas las generaciones.
+INFO:
“Pushing back against private practice: the unintended effects of paying public doctors more”, de Jonathan Gruber, Núria Mas, Judit Vall Castelló and Jaume Vives-i-Bastida. National Bureau of Economic Research (2025).
“Global Health in Transformation”, vídeo de IESEconomics donde Núria Mas destaca la importancia de contar con sistemas sanitarios eficaces y explica su modelo para descongestionarlos en beneficio de las generaciones futuras.
Este artículo forma parte de la revista online IESE Business School Insight núm. 171 (enero-abril 2026).
TAMBIÉN PUEDE INTERESARTE:

